Pankreatoduodenektomia - Pancreaticoduodenectomy
| Pankreatoduodenektomia | |
|---|---|
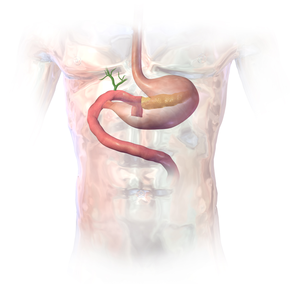
 Trzustka, żołądek i jelita są ponownie połączone po pankreatoduodenektomii
| |
| Inne nazwy | Pankreatoduodenektomia, procedura Whipple'a, procedura Kauscha-Whipple'a |
| ICD-9-CM | 52,7 |
| Siatka | D016577 |
Pankreatoduodenektomia , znany również jako procedura Whipple'a , jest ważną operacją chirurgiczną najczęściej przeprowadza się w celu usunięcia nowotworowe guzy z głowicy trzustki . Stosuje się go również w leczeniu urazów trzustki, dwunastnicy lub przewlekłego zapalenia trzustki . Ze względu na wspólne ukrwienie narządów proksymalnego układu pokarmowego, chirurgiczne usunięcie głowy trzustki wymaga również usunięcia dwunastnicy , proksymalnego jelita czczego , pęcherzyka żółciowego i sporadycznie części żołądka .
Anatomia zaangażowana w procedurę
Najczęstszą techniką pankreatoduodenektomii jest usunięcie en bloc dystalnego odcinka żołądka (antrum), pierwszej i drugiej części dwunastnicy, głowy trzustki , przewodu żółciowego wspólnego oraz pęcherzyka żółciowego . Węzły chłonne w okolicy są często usuwane również podczas operacji (limfadenektomia). Jednak nie wszystkie węzły chłonne są usuwane w najczęstszym rodzaju pankreatoduodenektomii, ponieważ badania wykazały, że pacjenci nie odnieśli korzyści z bardziej rozległej operacji.
Na samym początku zabiegu, po uzyskaniu dostępu chirurga do jamy brzusznej, badane są powierzchnie otrzewnej i wątroby pod kątem przerzutów. Jest to ważny pierwszy krok, ponieważ obecność aktywnej choroby przerzutowej jest przeciwwskazaniem do wykonania operacji.
Naczyniowo zasilania trzustki jest z pień trzewny poprzez najwyższej trzustkowo tętnicy i większą krezkową tętnicy od dolnej tętnicy trzustkowo . Istnieją dodatkowe mniejsze gałęzie wydzielane przez prawą tętnicę żołądkową, która również pochodzi z tętnicy trzewnej . Powodem usunięcia dwunastnicy wraz z głową trzustki jest to, że mają one ten sam dopływ krwi tętniczej (tętnica trzustkowo-dwunastnicza górna i tętnica trzustkowo-dwunastnicza dolna). Tętnice te biegną przez głowę trzustki, tak że oba narządy muszą zostać usunięte, jeśli pojedynczy dopływ krwi zostanie przerwany. Gdyby usunięto tylko głowę trzustki, zaburzyłoby to przepływ krwi do dwunastnicy, powodując martwicę tkanek .
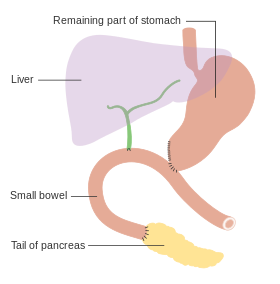
Podczas gdy dopływ krwi do wątroby pozostaje nienaruszony, przewód żółciowy wspólny zostaje usunięty. Oznacza to, że podczas gdy wątroba pozostaje dobrze ukrwiona, chirurg musi wykonać nowe połączenie, aby odprowadzić żółć wytwarzaną w wątrobie. Odbywa się to pod koniec operacji. Chirurg wykona nowe połączenie między przewodem trzustkowym a jelitem czczym lub żołądkiem. Podczas zabiegu wykonuje się cholecystektomię w celu usunięcia pęcherzyka żółciowego . Ta część nie jest wykonywana en bloc, ponieważ woreczek żółciowy jest usuwany osobno.
Istotne pobliżu anatomia nie zostaną usunięte podczas procedury obejmują główne struktury naczyniowe w zakresie: do żyły wrotnej , z doskonałą krezkowych żyły , a tętnicy krezkowej górnej , do żyły głównej dolnej . Struktury te są ważne do rozważenia podczas tej operacji, zwłaszcza jeśli jest ona wykonywana w celu resekcji guza zlokalizowanego w głowie trzustki. Jeśli guz obejmuje (obejmuje około 50% lub więcej naczynia) tętnicę trzewną, tętnicę krezkową górną lub żyłę główną dolną, jest uważany za nieoperacyjny ze względu na brak korzyści dla pacjenta z operacji przy bardzo wysokim ryzyku. Czasami część żyły krezkowej górnej lub żyły wrotnej jest połączona lub nieoddzielna od guza. W tej sytuacji chirurdzy naczyniowi wycinają zajętą część naczynia, a naczynie jest naprawiane poprzez zespolenie koniec do końca, naprawę ściany bocznej żyły lub przeszczep żyły .
Wskazania medyczne
Pankreatoduodenektomię wykonuje się najczęściej jako leczenie raka okołobrodawkowego , do którego zalicza się raka przewodu żółciowego, dwunastnicy czy głowy trzustki. Wspólne ukrwienie trzustki, dwunastnicy i przewodu żółciowego wspólnego wymaga resekcji en bloc tych wielu struktur. Inne wskazania do pankreatoduodenektomii obejmują przewlekłe zapalenie trzustki , łagodne guzy trzustki , przerzuty raka do trzustki, mnogą gruczolakowatość wewnątrzwydzielniczą typu 1 oraz nowotwory podścieliskowe przewodu pokarmowego .
Raka trzustki
Pankreatoduodenektomia jest jedyną potencjalnie leczniczą interwencją w przypadku złośliwych guzów trzustki . Jednak większość pacjentów z rakiem trzustki ma przerzuty lub miejscowo zaawansowaną nieoperacyjną chorobę; zatem tylko 15-20% pacjentów jest kandydatami do procedury Whipple'a. Operacja może nastąpić po chemioterapii neoadiuwantowej , której celem jest zmniejszenie guza i zwiększenie prawdopodobieństwa całkowitej resekcji. Śmierć pooperacyjna i powikłania związane z pankreatoduodenektomią stały się mniej powszechne, a śmiertelność pooperacyjna spadła z 10-30% w latach 80. do mniej niż 5% w 2000 roku.
Cholangiocarcinoma
Cholangiocarcinoma , czyli rak przewodu żółciowego , jest wskazaniem do zabiegu Whipple'a, gdy rak jest obecny w dystalnym układzie żółciowym, zwykle w przewodzie żółciowym wspólnym, który spływa do dwunastnicy. W zależności od umiejscowienia i rozległości raka dróg żółciowych, lecznicza resekcja chirurgiczna może wymagać hepatektomii lub usunięcia części wątroby, z lub bez pankreatoduodenektomii.
Przewlekłe zapalenie trzustki
Leczenie przewlekłego zapalenia trzustki zazwyczaj obejmuje kontrolę bólu i opanowanie niewydolności zewnątrzwydzielniczej . Oporny na leczenie ból brzucha jest głównym wskazaniem chirurgicznym do chirurgicznego leczenia przewlekłego zapalenia trzustki. Usunięcie głowy trzustki może złagodzić niedrożność przewodu trzustkowego związaną z przewlekłym zapaleniem trzustki.
Uraz
Uszkodzenie trzustki i dwunastnicy spowodowane tępym urazem brzucha jest rzadkie. W rzadkich przypadkach, gdy ten wzorzec urazu został zgłoszony, był widziany jako wynik pasa biodrowego w wypadkach samochodowych. Pankreatoduodenektomię wykonuje się, gdy uraz brzucha spowodował krwawienie wokół trzustki i dwunastnicy, uszkodzenie przewodu żółciowego wspólnego, nieszczelność trzustki lub przecięcie dwunastnicy. Ze względu na rzadkość tej procedury w sytuacji urazu nie ma solidnych dowodów dotyczących wyników pooperacyjnych.
Przeciwwskazania
Bezwzględnymi przeciwwskazaniami do zabiegu są przerzuty do jamy brzusznej lub okolicznych narządów. Znajdują się one najczęściej na otrzewnej, w wątrobie i sieci. W celu stwierdzenia przerzutów, na początku zabiegu po uzyskaniu dostępu chirurdzy dokonają oględzin jamy brzusznej. Alternatywnie, mogą wykonać oddzielną procedurę zwaną diagnostyczną laparoskopią, która polega na wprowadzeniu małej kamery przez małe nacięcie, aby zajrzeć do wnętrza jamy brzusznej. Może to oszczędzić pacjentowi dużego nacięcia brzucha, które powstałoby, gdyby miał przejść początkową część pankreatoduodenektomii, która została anulowana z powodu choroby przerzutowej.
Inne przeciwwskazania obejmują okrywanie głównych naczyń (takich jak tętnica trzewna, żyła główna dolna lub tętnica krezkowa górna), jak wspomniano powyżej.
Rozważania chirurgiczne
Pankreatoduodenektomia oszczędzająca odźwiernik
Badania kliniczne nie wykazały znaczących korzyści dla przeżycia po całkowitej pankreatektomii , głównie dlatego, że pacjenci poddawani tej operacji mają tendencję do rozwoju szczególnie ciężkiej postaci cukrzycy zwanej łamliwą cukrzycą . Czasami trzustkojejunostomia może nie zostać prawidłowo utrzymana po zakończeniu operacji i infekcja może rozprzestrzenić się wewnątrz pacjenta. Może to prowadzić do kolejnej operacji wkrótce po tym, w której pozostała część trzustki (a czasami śledziony ) zostanie usunięta, aby zapobiec dalszemu rozprzestrzenianiu się infekcji i ewentualnej zachorowalności . W ostatnich latach pankreatoduodenektomia z zachowaniem odźwiernika (znana również jako procedura Traverso-Longmire/PPPD) zyskuje na popularności, zwłaszcza wśród chirurgów europejskich. Główną zaletą tej techniki jest to, że teoretycznie należy zachować odźwiernik , a tym samym normalne opróżnianie żołądka. Istnieją sprzeczne dane dotyczące tego, czy pankreatoduodenektomia z zachowaniem odźwiernika wiąże się ze zwiększonym prawdopodobieństwem opróżnienia żołądka. W praktyce wykazuje podobne długoterminowe przeżycie jak w przypadku Whipple'a (pankreatoduodenektomia + hemigastrektomia), ale pacjenci odnoszą korzyść z poprawy przywrócenia masy ciała po PPPD, więc powinno to być wykonywane, gdy guz nie obejmuje żołądka i węzłów chłonnych wzdłuż krzywizny żołądka nie są powiększone.
W porównaniu ze standardową procedurą Whipple'a technika pankreatoduodenektomii z zachowaniem odźwiernika wiąże się z krótszym czasem operacji i mniejszą śródoperacyjną utratą krwi, co wiąże się z mniejszymi przetoczeniami krwi. Powikłania pooperacyjne, śmiertelność szpitalna i przeżycie nie różnią się między obiema metodami.
Zachorowalność i śmiertelność
Według wszelkich standardów pankreatoduodenektomia jest poważnym zabiegiem chirurgicznym.
Wiele badań wykazało, że szpitale, w których dana operacja jest wykonywana częściej, mają lepsze wyniki ogólne (szczególnie w przypadku bardziej skomplikowanych zabiegów, takich jak pankreatoduodenektomia). Często cytowane badanie opublikowane w The New England Journal of Medicine wykazało, że śmiertelność operacyjna jest czterokrotnie wyższa (16,3 do 3,8%) w szpitalach o małej objętości (średnio mniej niż jedna pankreatoduodenektomia rocznie) niż w szpitalach o dużej objętości (16 lub więcej rocznie) szpitale. Stwierdzono, że nawet w szpitalach o dużej objętości zachorowalność zmienia się prawie czterokrotnie w zależności od tego, ile razy chirurg wykonał wcześniej zabieg. de Wilde i in. odnotowali statystycznie istotne zmniejszenie śmiertelności w związku z centralizacją procedury w Holandii.
Jedno z badań wykazało, że rzeczywiste ryzyko jest 2,4 razy większe niż ryzyko opisywane w literaturze medycznej, z dodatkową różnicą w zależności od rodzaju instytucji.
Powikłania pooperacyjne
Trzy z najczęstszych powikłań pooperacyjnych to: opóźnione opróżnianie żołądka, wyciek żółci i wyciek z trzustki. Opóźnione opróżnianie żołądka, zwykle definiowane jako niezdolność do tolerowania regularnej diety do końca pierwszego tygodnia po operacji oraz konieczność założenia zgłębnika nosowo-żołądkowego, występuje w około 17% operacji. Podczas operacji wykonuje się nowe połączenie żółciowe (zwykle zespolenie żółciowo-czcze łączące przewód żółciowy wspólny z jelitem czczym). To nowe połączenie może przeciekać w 1-2% operacji. Ponieważ to powikłanie jest dość powszechne, normalne jest, że podczas tej procedury chirurg pozostawia dren na końcu. Pozwala to na wykrycie wycieku żółci poprzez podwyższony poziom bilirubiny w odprowadzanym płynie. Wyciek trzustki lub przetoka trzustkowa, definiowana jako płyn drenowany po 3 dobie po operacji, w którym zawartość amylazy jest trzykrotnie większa lub równa górnej granicy normy, występuje w 5-10% operacji, chociaż zmiany w definicji przetoki mogą być obecnie obejmują znacznie większy odsetek pacjentów (ponad 40%).
Odzyskiwanie po operacji
Bezpośrednio po zabiegu pacjenci są monitorowani pod kątem powrotu czynności jelit i odpowiedniego drenażu jamy brzusznej metodą zamkniętą ssaniem.
Powrót funkcji jelit
Niedrożność jelit , która odnosi się do funkcjonalnej niedrożności lub aperystaltyki jelita, jest fizjologiczną odpowiedzią na operację jamy brzusznej, w tym procedurę Whipple'a. Podczas gdy pooperacyjna niedrożność jelit jest zwykle samoistnie ustępująca, przedłużona pooperacyjna niedrożność jelit występuje, gdy u pacjentów pojawiają się nudności, wzdęcie brzucha, ból lub nietolerancja pokarmu doustnie. W bezpośrednim okresie pooperacyjnym podejmowane są różne środki, aby zminimalizować przedłużającą się niedrożność pooperacyjną. Zgłębnik żołądkowy jest typowo utrzymuje się pod zmniejszonym ciśnieniem, do odprowadzania zawartości żołądka i jelit. Zachęca się do poruszania się, aby stymulować powrót funkcji jelit. Stosowanie leków opioidowych , które zaburzają perystaltykę jelit, jest ograniczone.
Historia
Procedura ta została pierwotnie opisana przez włoskiego chirurga Alessandro Codivilla w 1898 roku. Pierwsza resekcja raka okołobrodawkowego została wykonana przez niemieckiego chirurga Walthera Kauscha w 1909 roku i opisana przez niego w 1912 roku. Często nazywana jest procedurą Whipple'a lub procedurą Whipple'a , po amerykańskim chirurgu Allenie Whipple, który opracował ulepszoną wersję operacji w 1935 roku w Columbia-Presbyterian Medical Center w Nowym Jorku, a następnie wymyślił wiele udoskonaleń swojej techniki.
Nomenklatura
Fingerhut i in. twierdzą, że chociaż terminy pankreatoduodenektomia i pankreatoduodenektomia są często używane zamiennie w literaturze medycznej, analiza ich etymologii prowadzi do odmiennych definicji tych dwóch terminów. W związku z tym autorzy w nazwie tej procedury wolą pankreatoduodenektomię niż pankreatoduodenektomię , gdyż ściśle mówiąc pankreatoduodenektomia powinna odnosić się do resekcji dwunastnicy i przewodu trzustkowego, a nie samej trzustki.
Zobacz też
Bibliografia
Linki zewnętrzne
- Toronto Whipple Clinical Pathway Education — aplikacja z otwartym dostępem do edukacji pacjentów i opiekunów
- The Toronto Video Atlas of Liver, Pancreas and Transplant Surgery – Film przedstawiający zabieg Whipple'a
- The Toronto Video Atlas of Liver, Pancreas and Transplant Surgery Education Module — wideo dla pacjentów i edukacji rodzinnej dotyczące procedury Whipple'a
- Pankreatoduodenektomia Whipple'a: komentarz historyczny Adrian O'Sullivan – Oryginalny opis operacji Whipple'a wraz z nowoczesnym komentarzem