Olbrzymiokomórkowe zapalenie tętnic - Giant cell arteritis
| Olbrzymiokomórkowe zapalenie tętnic | |
|---|---|
| Inne nazwy | Skroniowe zapalenie tętnic, zapalenie tętnic czaszkowych, choroba Hortona, starcze zapalenie tętnic, ziarniniakowe zapalenie tętnic |
 | |
| Tętnice twarzy i skóry głowy | |
| Specjalność | Reumatologia , medycyna ratunkowa , Immunologia |
| Objawy | Ból głowy , ból skroni , objawy grypopodobne , podwójne widzenie , trudności z otwieraniem ust |
| Komplikacje | Ślepota , rozwarstwienie aorty , tętniak aorty , zespół bólu wielomięśniowego |
| Zwykły początek | Wiek powyżej 50 |
| Powoduje | Zapalenie małych naczyń krwionośnych w ścianach większych tętnic |
| Metoda diagnostyczna | Na podstawie objawów i badań krwi, potwierdzonych biopsją tętnicy skroniowej |
| Diagnostyka różnicowa | Zapalenie tętnic Takayasu , udar , pierwotna amyloidoza |
| Leczenie | Sterydy , bisfosfoniany , inhibitor pompy protonowej |
| Rokowanie | Oczekiwana długość życia (zazwyczaj normalna) |
| Częstotliwość | ~ 1 na 15 000 osób rocznie (> 50 lat) |
Olbrzymiokomórkowe zapalenie tętnic ( GCA ), zwane również skroniowym zapaleniem tętnic , jest zapalną chorobą autoimmunologiczną dużych naczyń krwionośnych . Objawy mogą obejmować ból głowy , ból skroni, objawy grypopodobne , podwójne widzenie i trudności z otwieraniem ust. Powikłaniem może być zablokowanie tętnicy oka z wynikającą z tego ślepotą , rozwarstwieniem aorty i tętniakiem aorty . GCA jest często związany z polimialgią reumatyczną .
Przyczyna jest nieznana. Podstawowy mechanizm obejmuje zapalenie małych naczyń krwionośnych, które występują w ścianach większych tętnic. Dotyczy to głównie tętnic wokół głowy i szyi, chociaż może to dotyczyć również niektórych w klatce piersiowej. Diagnoza podejrzewa podstawie objawów, testów krwi i obrazowaniu medycznym i potwierdzano biopsji z tętnicy skroniowej . Jednak u około 10% osób tętnica skroniowa jest prawidłowa.
Leczenie jest typowe przy wysokich dawkach sterydów, takich jak prednizon lub prednizolon . Po ustąpieniu objawów dawkę zmniejsza się o około 15% miesięcznie. Po osiągnięciu niskiej dawki zmniejszanie się zmniejsza się jeszcze bardziej w ciągu kolejnego roku. Inne leki, które mogą być zalecane, to bisfosfoniany zapobiegające utracie masy kostnej oraz inhibitor pompy protonowej zapobiegający problemom żołądkowym.
Dotyka około 1 na 15 000 osób w wieku powyżej 50 lat rocznie. Choroba zwykle występuje tylko u osób w wieku powyżej 50 lat, najczęściej wśród osób w wieku 70 lat. Kobiety są częściej dotknięte niż mężczyźni. Osoby pochodzenia północnoeuropejskiego są częściej dotknięte. Średnia długość życia jest zwykle normalna. Pierwszy opis stanu pojawił się w 1890 roku.
Symptomy i objawy
Typowe objawy olbrzymiokomórkowego zapalenia tętnic obejmują:
- brutale
- gorączka
- bół głowy
- tkliwość i wrażliwość skóry głowy
- chromanie żuchwy (ból żuchwy podczas żucia)
- chromanie języka (ból języka podczas żucia) i martwica
- zmniejszona ostrość widzenia (niewyraźne widzenie)
- ostra utrata wzroku (nagła ślepota)
- podwójne widzenie (podwójne widzenie)
- ostry szum w uszach (dzwonienie w uszach)
- polimialgia reumatyczna (w 50%)
Stan zapalny może wpływać na dopływ krwi do oka ; może wystąpić niewyraźne widzenie lub nagła ślepota . W 76% przypadków dotyczących oka zajęta jest tętnica oczna , powodująca przednią niedokrwienną neuropatię nerwu wzrokowego tętnic .
Olbrzymiokomórkowe zapalenie tętnic może objawiać się nietypowymi lub nakładającymi się cechami. Wczesna i dokładna diagnoza jest ważna, aby zapobiec niedokrwiennej utracie wzroku. Dlatego ten stan jest uważany za nagły przypadek medyczny .
Chociaż badania różnią się co do dokładnej częstości nawrotów olbrzymiokomórkowego zapalenia tętnic, może wystąpić nawrót tego stanu. Najczęściej występuje przy niskich dawkach prednizonu (<20 mg/dobę) w pierwszym roku leczenia, a najczęstszymi objawami nawrotu są bóle głowy i polimialgia reumatyczna .
Powiązane warunki
Wirus ospy wietrznej i półpaśca (VZV), antygen stwierdzono u 74% z biopsji tętnicy skroniowej, które były GCA-dodatnich, co sugeruje, że infekcja VZV może wywoływać kaskadę zapalną.
Zaburzenie może współistnieć (w około połowie przypadków) z polimialgią reumatyczną (PMR), która charakteryzuje się nagłym pojawieniem się bólu i sztywności mięśni ( miednicy , barku ) ciała i występuje u osób starszych. GCA i PMR są ze sobą tak ściśle powiązane, że często uważa się je za różne objawy tego samego procesu chorobowego. PMR zwykle nie ma objawów czaszkowych , w tym bólu głowy, bólu szczęki podczas żucia i objawów widzenia, które są obecne w GCA.
Olbrzymiokomórkowe zapalenie tętnic może wpływać na aortę i prowadzić do tętniaka aorty i rozwarstwienia aorty . Do 67% osób z GCA ma dowody zapalenia aorty, które może zwiększać ryzyko tętniaka aorty i rozwarstwienia. Istnieją argumenty przemawiające za rutynowym badaniem przesiewowym każdej osoby z GCA pod kątem tego możliwego zagrażającego życiu powikłania poprzez obrazowanie aorty. Badania przesiewowe należy przeprowadzać indywidualnie dla każdego przypadku w oparciu o oznaki i objawy osób z GCA.
Mechanizm
Mechanizm patologiczny jest wynikiem kaskady zapalnej, która jest wyzwalana przez jak dotąd nieustaloną przyczynę, w wyniku której komórki dendrytyczne w ścianie naczynia rekrutują limfocyty T i makrofagi do tworzenia nacieków ziarniniakowych. Te nacieki niszczą środkową i wewnętrzną warstwę ośrodka tuniki tętniczej, prowadząc do takich stanów, jak tętniak i rozwarstwienie. Aktywacja komórek pomocniczych T 17 (Th17) związanych z interleukiną (IL) 6 , IL-17 , IL-21 i IL-23 odgrywa kluczową rolę; w szczególności aktywacja Th17 prowadzi do dalszej aktywacji Th17 przez IL-6 w sposób ciągły, cykliczny. Szlak ten jest tłumiony przez glukokortykoidy , a ostatnio odkryto, że inhibitory IL-6 również odgrywają rolę supresyjną.
Diagnoza
Fizyczny egzamin
- Palpacja głowy ujawnia wydatne tętnice skroniowe z pulsacją lub bez.
- Obszar czasowy może być delikatny.
- Zmniejszone pulsy można znaleźć w całym ciele
- Dowód niedokrwienia można zauważyć podczas badania dna oka.
- Bruits może być słyszalny przez podobojczykowej i pachowej tętnic
Testy laboratoryjne
- Szybkość sedymentacji erytrocytów , marker stanu zapalnego, >60 mm/godz. (normalny 1–40 mm/godz.).
- Białko C-reaktywne , inny marker stanu zapalnego, może być podwyższony.
- LFT, testy czynnościowe wątroby , są nieprawidłowe, szczególnie podwyższony poziom ALP- fosfatazy alkalicznej
- Płytki krwi mogą również być podwyższone.
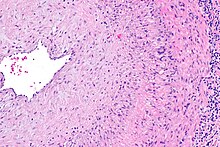
Biopsja
Złotym standardem w rozpoznawaniu tętnicy skroniowej jest biopsja , która polega na usunięciu niewielką część naczynia w znieczuleniu miejscowym i badając ją mikroskopowo dla komórek olbrzymich infiltrujących tkanki. Jednak wynik negatywny nie wyklucza definitywnie diagnozy; ponieważ naczynia krwionośne są zaangażowane w niejednolity wzór, na naczyniu mogą znajdować się nienaruszone obszary, a biopsja mogła zostać pobrana z tych części. Biopsja jednostronna o długości 1,5–3 cm jest czuła w zakresie 85–90% (minimum 1 cm). A Charakteryzowana jako przerost błony wewnętrznej i ziarniniakowe zapalenie przyśrodkowe z fragmentacją elastycznej blaszki z dominującym naciekiem limfocytów T CD4+, obecnie biopsję uważa się jedynie za potwierdzenie rozpoznania klinicznego lub jedno z kryteriów diagnostycznych.
Obrazowanie medyczne
Badanie radiologiczne tętnicy skroniowej za pomocą USG daje efekt halo . MRI i CT mózgu ze wzmocnieniem kontrastowym są na ogół ujemne w tym zaburzeniu. Ostatnie badania wykazały, że 3T MRI przy użyciu obrazowania o bardzo wysokiej rozdzielczości i wstrzyknięcia kontrastu może nieinwazyjnie zdiagnozować to zaburzenie z wysoką swoistością i czułością.
Leczenie
GCA jest uważany za nagły przypadek medyczny ze względu na możliwość nieodwracalnej utraty wzroku. Kortykosteroidy , zazwyczaj prednizon w dużych dawkach (1 mg/kg/dobę), należy rozpocząć zaraz po podejrzeniu rozpoznania (nawet przed potwierdzeniem rozpoznania przez biopsję), aby zapobiec nieodwracalnej ślepocie spowodowanej niedrożnością tętnicy ocznej . Sterydy nie zapobiegają późniejszemu potwierdzeniu diagnozy przez biopsję, chociaż pewne zmiany histologiczne można zaobserwować pod koniec pierwszego tygodnia leczenia i są one trudniejsze do zidentyfikowania po kilku miesiącach. Dawka kortykosteroidów jest zwykle powoli zmniejszana w ciągu 12-18 miesięcy. Steroidy doustne są co najmniej tak samo skuteczne, jak sterydy dożylne, z wyjątkiem leczenia ostrej utraty wzroku, gdzie sterydy dożylne wydają się zapewniać znaczną przewagę nad sterydami doustnymi. Krótkoterminowe skutki uboczne prednizonu są rzadkie, ale mogą obejmować zmiany nastroju, jałową martwicę i zwiększone ryzyko infekcji. Niektóre skutki uboczne związane z długotrwałym stosowaniem obejmują przyrost masy ciała, cukrzycę , osteoporozę , jałową martwicę, jaskra , zaćmę , choroby sercowo-naczyniowe i zwiększone ryzyko infekcji. Nie jest jasne, czy dodanie niewielkiej ilości aspiryny jest korzystne, czy nie, ponieważ nie zostało to zbadane. Można również stosować zastrzyki tocilizumabu . Tocilizumab jest humanizowanym przeciwciałem skierowanym na receptor interleukiny-6, który jest kluczową cytokiną biorącą udział w progresji GCA. Stwierdzono, że tocilizumab jest skuteczny w minimalizowaniu zarówno nawrotów, jak i zaostrzeń GCA, gdy jest stosowany zarówno samodzielnie, jak i z kortykosteroidami. Długotrwałe stosowanie tocilizumabu wymaga dalszych badań. Tocilizumab może zwiększać ryzyko perforacji przewodu pokarmowego i zakażeń , jednak nie wydaje się, aby istniało większe ryzyko niż stosowanie kortykosteroidów.
Epidemiologia
Olbrzymiokomórkowe zapalenie tętnic zwykle występuje tylko u osób w wieku powyżej 50 lat; szczególnie tych po 70. roku życia. Dotyka około 1 na 15 000 osób w wieku powyżej 50 lat rocznie. Występuje częściej u kobiet niż u mężczyzn, w stosunku 2:1 i częściej u osób pochodzenia północnoeuropejskiego, a także u osób mieszkających dalej od równika .
Terminologia
Terminy „olbrzymiokomórkowe zapalenie tętnic” i „zapalenie tętnicy skroniowej” są czasami używane zamiennie ze względu na częste zajęcie tętnicy skroniowej . Jednak inne duże naczynia, takie jak aorta, mogą być zaangażowane. Olbrzymiokomórkowe zapalenie tętnic jest również znane jako „zapalenie tętnic czaszkowych” i „choroba Hortona”. Nazwa ( olbrzymiokomórkowe zapalenie tętnic) odzwierciedla rodzaj zaangażowanej komórki zapalnej.
Bibliografia
Zewnętrzne linki
- Mackie, SL; Dejaco, C; Appenzeller, S; Camellino, D; Duftner, C; Gonzalez-Chiappe, S; Mahr, A; Mukhtyar, C; Reynolds, G; de Souza, AWS; Brouwer, E; Buchari, M; Buttgereit, F; Byrne, D; Cyd, MC; Cimmino, M; Direskeneli, H; Gilbert, K; Kermani, TA; Chan, A; Lanyon, P; Luqmani, R; Mallen, C; Masona, JC; Matteson, El; Merkel, PA; Mollan, S; Neilla L; Sullivan, EO; Sandovici, M; Schmidta, Waszyngton; Waty, R; Whitlock, M; Yacyszyn, E; Ytterberg, S; Dasgupta, B (1 marca 2020). „Wytyczne Brytyjskiego Towarzystwa Reumatologicznego dotyczące diagnozowania i leczenia olbrzymiokomórkowego zapalenia tętnic” . Reumatologia . Oksford, Anglia. 59 (3): e1–e23. doi : 10.1093/reumatologia/kez672 . PMID 31970405 .
| Klasyfikacja | |
|---|---|
| Zasoby zewnętrzne |

